Journal Information
Article Information
중환자실 연하장애의 이해: 이론적 배경, 평가 및 치료
Author Information
Introduction: This study aimed to review the theoretical background, assessment strategies, and therapeutic interventions for dysphagia in the intensive care unit (ICU) to provide foundational knowledge for clinical swallowing rehabilitation.
Results: ICU-acquired dysphagia is common among critically ill patients owing to a range of pathophysiological and treatment-related factors. It is associated with serious complications, such as aspiration pneumonia, prolonged endotracheal intubation, tracheostomy, and extended ICU stay. Therefore, early diagnosis, a structured assessment, and proactive rehabilitation are essential. The assessment methods are classified into screening, diagnostic, and comprehensive clinical tools. The screening tools included the GUSS-ICU, Yale Swallow Protocol, mV-VST, and WST. Diagnostic methods included VFSS and FEES. Comprehensive clinical assessments included the MASA, M-MASA, and DDS. Intervention approaches are tailored based on the patient's level of consciousness and functional capacity, incorporating compensatory strategies, such as postural adjustments and therapeutic techniques, including oral sensory stimulation, Oral-Motor Facilitation Technique, and task-specific swallowing training.
Conclusion: A systematic stepwise rehabilitation approach involving multidisciplinary collaboration and clinical expertise is crucial for the effective management of dysphagia in the ICU.
서론: 본 연구는 중환자실 연하장애에 대한 이론, 평가, 중재를 고찰하여 중환자실 연하재활치료에 필요한 기초자료를 제공하고자 하였다.
본론: 중환자실 연하장애는 다양한 병태생리적 요인과 중환자 치료 과정에서 흔하게 발생하며 흡인성 폐렴, 기관 내 삽관 기간 증가, 중환자실 재원 기간 연장 등과 같은 중대한 합병증을 초래한다. 이에 따라 중환자실 환자를 대상으로 연하장애 조기 진단, 평가 및 선제적인 연하재활치료 시행이 필수적이다. 중환자실 연하장애 평가는 선별, 진단 및 종합적인 임상검사로 구분된다. 선별 검사로는 GUSS-ICU, Yale swallowing protocol, mV-VST, WST 등이 사용되며, 진단 검사로는 VFSS와 FEES가 유용하다. 종합적인 임상 검사로는 MASA, M-MASA, 및 DDS 등이 제안된다. 중환자실 환자는 대상자의 의식 또는 기능 수준에 따른 종합적이고 단계적인 접근이 필수적이다. 중재로는 자세 조절과 같은 보상적 방법과 구강 운동, 감각 자극, 구강운동촉진기술 및 삼킴 기능 향상을 위한 치료방법이 적용된다.
결론: 연하장애 전문가는 중환자실 연하장애 조기 진단, 평가, 중재 및 관리에 대한 이해와 다학제적 접근을 기반으로 한 체계적인 중환자실 연하재활 관리 및 치료 접근이 필요하다.
I.서 론
중환자는 하나 이상 주요 장기 이상 또는 급격한 생리 학적 악화로 생명이 위협받을 가능성이 높은 환자를 말한 다. 중환자실(intensive care unit; ICU)은 이러한 중환 자를 치료하기 위해 전문적으로 훈련된 인력과 치료 장비 가 갖춰진 특수한 공간이다([Lee et al., 1988]; [Lim et al., 2014]). 중환자실 입실 대상에는 인공호흡기 및 신장 투석기와 같은 장비 사용이 필요하거나 혼수상태로 전문 적인 간호와 지속적인 감시가 필요한 경우, 치명적 합병증 발생이 우려되는 환자들이 포함된다([Ki et al., 1996]).
중증도가 높은 중환자실 환자는 기관 내 삽관, 기관 절개술, 기계환기와 같은 다양한 의료 기구 및 침습적 처치가 요구된다([Choi et al., 2013]; [Lee, 2011]; [Yang, 2008]). 이러한 의료적 처치는 중환자실 환자에게 다양한 합병증을 유발할 수 있다. 주요 합병증으로 기계환기 관 련 폐렴, 정맥혈전증, 스트레스성 궤양 및 위장관 출혈, 중환자실 집중치료증후군(post-ICU syndrome; PICS), 구강건조증에 의한 구강 내 합병증과 연하장애 등이 있다 ([Choi et al., 2013]; [Lee, 2011]; [Macht, Wimbish et al., 2013]; [Won, 2022]; [Zuercher et al., 2019]). 이 중 연하장애는 안전하고 효율적인 삼킴 기능에 문제를 일으키는 증상으로 중환자실에서 흔히 발생하는 문제이 다([Koestenberger et al., 2019]; [Macht et al., 2011]).
중환자실 연하장애 발생 원인은 매우 복잡하고 다양하 다([Hassan et al., 2025]). 질환적 요인으로는 뇌졸중, 파킨슨병, 다발성 경화증과 같은 중추신경계 질환 뿐만 아니라 외상에 의한 말초신경 손상, 얼굴, 목, 경추, 심장 및 폐 수술을 받은 환자, 기존 연하장애(pre-existing dysphagia) 등 다양한 질환을 가진 중환자에게서 나타 날 수 있다. 의학적 처치와 관련된 요인에는 장기간 기관 내 삽관, 삽관으로 인한 삼킴 구조 손상, 기관절개술, 기 계환기 사용, 약물 과사용에 따른 의식 문제 등이 있다 ([Hongo et al., 2024]; [Macht, Wimbish et al., 2013]; [Padovani et al., 2013]; [Schefold et al., 2020]; [Unoki et al., 2023]; [Zuercher et al., 2019]).
중환자실 연하장애의 진단 및 유병률은 연구자가 정의 한 진단 기준, 선별 검사, 중환자실 입실 후 평가 시기 차이 등에 따라 달라지며([Unoki et al., 2023]) 중환자실 연하장애 유병률은 중환자실 입실 환자(63%), 신경학적 손상 환자(67%), 외상 중환자(29%), 발관 환자(84%)에 따라 다양하게 보고되고 있다([Freeman-Sanderson et al., 2024]; [Macht et al., 2011]; [Padovani et al., 2013]). 중환자실 연하장애는 흡인과 폐렴 발생 위험 증 가, 재삽관, 장관영양 공급 기간 증가 및 중환자실 재원 기간 증가로 이어져 중환자와 의료시스템 모두에 큰 부담 을 초래한다([Lee, Jang et al., 2024]; [Likar et al., 2024]; [Nielsen et al., 2024]; [Unoki et al., 2023]).
중환자실 연하장애 관리, 평가 및 치료 시행을 위해서 는 이를 전문적으로 담당하는 다학제적 팀 구성이 필수적 이다([Arslan & Demir, 2022]; [Likar et al., 2024]; [Papadopoulou et al., 2024]). 중환자실 전문 연하장애 팀에는 재활의학과, 중환자의학과, 호흡기내과, 이비인 후과 전문의를 비롯한 작업치료사, 물리치료사, 언어치 료사 및 중환자실 전문 간호사 등이 포함된다. 각 전문 직역의 역할은 다음과 같다. 1) 의사는 재활에 필요한 적절한 처방을 제공한다, 2) 중환자실 전문 간호사는 환 자 상태를 모니터링하고 응급상황을 관리한다, 3) 작업치 료사 등은 재활에 필요한 치료를 시행하는 역할을 한다 ([Yun et al., 2024]). 이처럼 중환자를 중심으로 한 다학 제 전문가들의 협업은 중환자실 연하장애의 포괄적 이해를 바탕으로 체계적 관리와 평가를 가능하게 한다.
중환자실 연하장애의 관리와 중재를 위해선 배경 지 식, 활용 가능한 평가도구 및 치료적 접근에 대한 전문성 이 요구된다([Arslan & Demir, 2022]). 현재 중환자실 연하장애 관련 선행 연구들은 중환자실 연하장애 발생 요인과 위험성을 파악하고 이를 바탕으로 효과적인 연하 장애 관리 및 중재, 인식 향상에 목적을 두고 있다 ([Brodsky, Nollet et al., 2020]; [Hou et al., 2023]; [Likar et al., 2024]; [Macht, Wimbish et al., 2013]; [Papadopoulou et al., 2024]; [Umay et al., 2024]; [Zuercher et al., 2019]). 하지만 중환자실 연하장애 진 단, 평가 및 치료로 이어지는 체계화된 중재 프로세스가 부족하고, 중환자실 연하장애 대상자를 위한 표준화된 연하장애 평가도구 활용이 어렵다는 한계가 있다. 최근 국내에서도 중환자실 연하장애와 관련된 발생 요인, 평 가 등 연구들이 진행된 바 있으나 현재 까진 그 수가 부족 한 실정이다([Hwang et al., 2007]; [Lee, Jang et al., 2024]; [Lee & Jeong, 2018]).
이에 본 연구에서는 중환자실 연하장애에 대한 임상적 분류, 주요 발생 요인, 평가 및 중재와 같은 이론적 내용 을 포괄적으로 정리하여 임상에서 필요한 기초 정보를 제공하고자 한다.
II.본 론
본 연구는 중환자실 연하장애의 이론적 내용을 고찰 및 정리하기 위해 작성되었다. 포괄적 문헌 수집을 위해 문헌 검색 기간은 1990년 1월부터 2025년 7월까지로 설정하였고 국내·외 문헌을 대상으로 검색을 시행하였 다. 문헌 검색에는 Pubmed, Google scholar, Science direct를 활용하였다.
국외 문헌 검색 키워드로는“Intensive care unit” AND (“Dysphagia”OR“ swallowing disorder” OR “deglutition disorder” OR “post extubation dysphagia”) AND (“critical illness”OR “dysphagia rehabilitation” OR“dysphagia evaluation”OR“dysphagia assessment”) 를 사용하였고, 국내 문헌 검색 키워드에는“중환자 실”AND (“연하장애”OR“삼킴장애”) AND (“연하재 활”OR“연하장애평가”)를 사용하여 문헌을 수집한 뒤 내 용을 고찰하였다.
1.중환자실 연하장애의 임상적 분류
중환자실 연하장애 발생 요인과 임상적 분류를 제시하 는 것은 연하장애 발생 위험을 사전에 예측하고 그에 따 른 관리 및 중재 전략 수립을 위한 기초적 단서가 된다. 중환자실 연하장애는 일차적인 신경학적 손상, 수술, 기 관 내 삽관, 약물에 따른 이차적 의식 손상, 호흡 또는 혈역동학적 불안정성(hemodynamic instability) 등 여러 요인들에 의해 복합적으로 발생한다([Hongo et al., 2024]). 중환자실 연하장애는 임상적으로 1) 비-중환자 실 획득 연하장애(non ICU-Acquired Swallowing Disorder; non ICU-ASD), 2) 중환자실 획득 연하장애 (ICU-Acquired Swallowing Disorder; ICU-ASD), 3) 발관후 연하장애(Post-extubation dysphagia; PED) 로 구분할 수 있다(Figure 1).
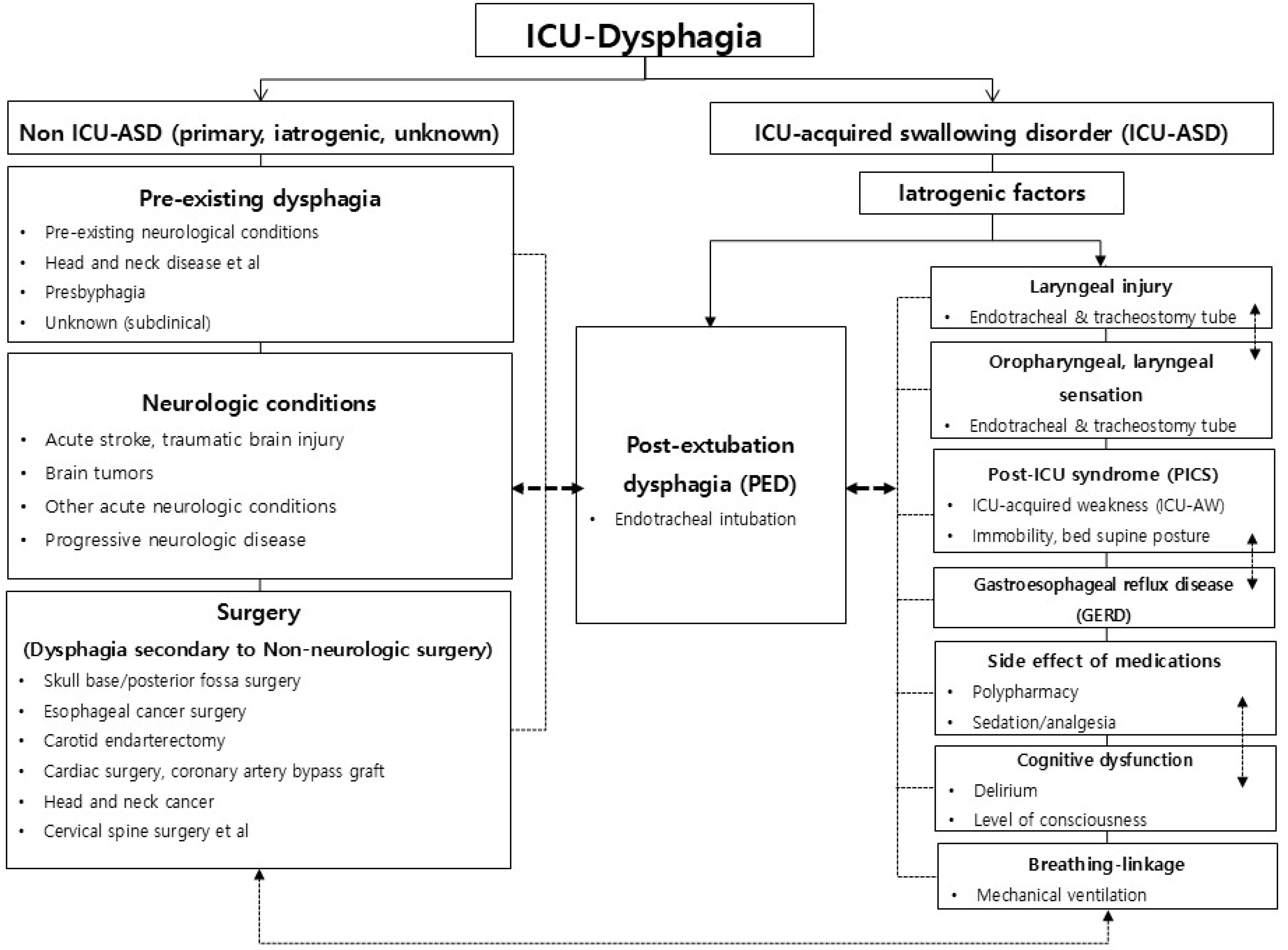 Figure 1.Classification of Dysphagia with Critically Ill Patient in ICU.
Figure 1.Classification of Dysphagia with Critically Ill Patient in ICU.
2.비-중환자실 획득 연하장애
비-중환자실 획득 연하장애는 중환자실 입실 여부와 관계없이 연하장애를 동반하고 있거나 발생 위험이 높은 경우로 주요 대상자는 다음과 같다. 1) 중추신경계 또는 말초신경계 손상과 같이 신경학적 기저질환(underlying disease)으로 중환자실 입실이 필요한 경우, 2) 연하장애 를 유발할 수 있는 수술적 접근이 시행된 경우, 3) 기존 연하장애(pre-existing dysphagia)가 있는 경우([Brodsky, Nollet et al., 2020]; [Macht, Wimbish et al., 2013]; [Langmore, 1996]; [Panebianco et al., 2020]; [Zuercher et al., 2019]).
1)신경학적 질환과 중환자실 연하장애
뇌졸중, 뇌손상, 뇌혈관 질환 등 중추신경계 또는 말초 신경계 손상을 가진 환자들은 삼킴 관련 신경학적 문제로 인한 연하장애가 동반된다([Brodsky, Nollet et al., 2020]; [Duncan et al., 2020]; [Langmore, 1996]; [Zuercher et al., 2019]). 신경계 중환자실에서 연하장애 발생률은 최대 90%에 이르는 것으로 보고된다([Zuercher et al., 2019]). 신경학적 손상은 구강·인두 기능 저하, 구강 신 경-운동 통합 부족, 삼킴 반사 지연을 초래하여 기계환기 연장, 폐렴 발생 위험을 높인다([Keser et al., 2020]; [Zuercher et al., 2019]). 따라서 신경학적 손상이 동반 된 중환자일 경우 기관 내 삽관 시행 여부와 관계없이 연하장애로 인한 흡인 발생 가능성을 사전 예측 할 수 있어야 한다([Brodsky, Nollet et al., 2020]; [Macht, Wimbish et al., 2013]).
2)수술과 연관된 중환자실 연하장애
신경계 질환, 뇌 종양, 두경부암, 경추 및 심폐 수술 등으로 인한 신경학적, 기능적 손상 역시 중환자실 연하 장애 발생과 연관된다. 연하장애를 유발할 수 있는 수술 종류로는 동맥내막절제술(carotid endarterectomy; CEA), 식도암 수술, 전방경추유합술(anterior cervical disectomy and fusion; ACDF), 관상동맥우회수술 (coronary artery bypass graft; CABG) 등 다양하다 ([Langmore, 1996]). [Lee, Seo 등(2024)]은 심장 이식 수술 환자에서 연하장애 발생을 보고한 바 있다.
신경학적 기저질환과 수술은 구강 및 삼킴 관련 구조 와 신경 기능에 문제를 동반할 가능성이 높으며 수술 후 의학적 장치 사용, 약물로 인한 진정(sedation), 고정 (restraint) 등이 연하장애를 유발하거나 악화시킬 수 있 다([Lee, 2015]). 더불어 장기간 삼킴 활동 부재, 침상 생 활로 인한 구강, 경부 근력 저하, 삼킴과 호흡의 조화 능력 감소 역시 중환자 연하장애 위험 요인으로 작용하기 때문에 수술 후 초기 관리가 중요하다([Lee, Seo et al., 2024]; [Skoretz et al., 2014]).
3)기존 연하장애(pre-existing dysphagia)
기존 연하장애란 중환자실에서 시행되는 의료적 처치 와는 관계 없이 신경학적 질환 또는 두경부 질환과 같은 기저 병리를 가지고 있거나 종양, 수술 또는 방사선 치료 등으로 인해 삼킴 구조에 영향을 받은 상태를 말한다 ([Brodsky, Nollet et al., 2020]; [Zuercher et al., 2019]). 일부 환자는 임상적으로 인지되지 않는 잠재적 연하장애를 가지고 있을 수 있다. 특히 노인성 연하장애 (presbyphagia)와 같이 노화로 인한 삼킴 기능의 변화 를 가진 환자 역시 중환자실 입원 후 삼킴 기능 문제 발생 가능성이 높아질 수 있다([Brodsky, Nollet et al., 2020]; [Park, 2013]).
연하장애의 증상은 병력 청취를 통해 원인을 추정할 수 있는 만큼([Cho et al., 2002]) 중환자실 환자의 기존 연하장애 여부를 확인하는 과정은 매우 중요하다. 이를 위해 의료기록 확인 및 입실 전 보호자 인터뷰를 통해 삼킴 문제 증상과 기저 병력을 파악해야 한다.
3.중환자실 획득 연하장애
중환자실 환자에게 다양한 시술, 처치 및 장치 사용, 약물 복용, 침상 고정으로 인한 움직임 제한 등과 같은 여러 중재가 사용되며 이는 중환자실에서 연하장애를 일 으키는 잠재적 요인이 된다. 해당 요인들은 이러한 특수 성은 기존 의료기관에서 연하장애를 가진 환자와 차이가 있다. 때문에 [Macht와 Wimbish 등(2013)]은 중환자실 획득 연하장애라는 용어를 사용하여 처음으로 개념적 분 류를 제시하였다.
중환자실 획득 연하장애는 중환자 치료 과정에서 발생 한 의인성 요인(iatrogenic factor)들로 인해 연하장애 가 발생한 경우를 말하며 다음 여섯 가지 요소가 포함된 다. 1) 기관 내 삽관과 기관 절개 튜브에 의한 직접적인 기도 손상, 2) 구강·인두와 후두 감각 손상, 3) 중환자실 획득 위약에 따른 삼킴 근육 약화, 4) 위식도역류질환, 5) 섬망과 의식 저하를 포함하는 인지 기능 손상 6) 호흡 연결성([Bertschi et al., 2025]; [Brodsky, Nollet et al., 2020]; [Macht, Wimbish et al., 2013]; [Zuercher et al., 2019]).
현재 중환자실 획득 연하장애는 주로 발관 후 연하장 애로 설명되고 있으나 실제로는 한 가지 요인이 아닌 여 러 요인의 복합적 작용에 기인한다. 이에 본 글에서는 중환자실 획득 연하장애와 발관 후 연하장애를 개념적으 로 구분하여 서술하고자 한다.
1)기관절개술과 기관 내 삽관에 따른 직접적인 구조 손상
기관절개술은 장기간 기계환기 필요, 기도 확보, 기도 분비물이 많은 중환자에게 흔히 사용된다([Zuercher et al., 2020]). 특히 신경계 중환자실 환자들의 경우 의식 저하나 장기간 기계환기로 인해 기관절개술이 필요한 경 우가 많다([Holland et al., 2003]; [Lee & Jeong, 2018]; [Pelosi & Rocco, 2011]; [Zygun et al., 2005]). 기관절 개술에 따른 연하장애 발생률은 11~93%로 보고된다 ([Skoretz et al., 2020]). 기관절개술은 성문하압감소, 후 두 및 하인두 감각 저하에 따른 삼킴 반응 감소를 초래한 다. 커프를 사용할 경우 능동적 후두 상승 저하, 커프 압력 증가에 따른 삼킴 반사가 지연될 수 있다. 강하게 고정 시킨 기관절개관 역시 후두 상승 제한의 원인이 된 다([Lee & Son, 2022]; [Reiter & Brosch, 2012]).
기관 내 삽관은 일차적으로 인두 및 후두 감각 저하, 운동기능 손상, 화학·기계 수용체 변화를 일으킬 수 있 다([Kim, 2021]; [Martin et al., 1996]; [Sacco et al., 1997]). 삽관으로 인해 유발된 기계적 자극은 기저 점막 조직에 국소 궤양 또는 염증을 유발할 수 있다. 또한 되돌 이 후두 신경이 압박되어 후두 마비가 발생할 수 있고 후두 구조가 손상되어 기도 보호 능력이 감소 되는 문제 가 발생할 수 있다([Brodsky, Pandian et al., 2020]; [Kim et al., 2015]; [Macht, Wimbish et al., 2013]; [Zuercher et al., 2019]).
또한 삽관은 구강을 통해 인두, 기도로 통과하기 때문 에 구강 단계에도 영향을 미친다. 삽관 시 사용되는 후두 경은 혀 앞쪽 당김 및 과도한 턱 내밈은 혀 신경 긴장 (lingueal nerve) 유발과 함께 혀 신경압박을 일으킬 수 있으며 이로 인한 혀 근력, 지구력 약화 및 감각 저하를 초래한다([Goldsmith, 2000]; [Gutmann et al., 1996]; [Hwang & Hwang, 2008]; [Lang & Waite, 2001]; [Park et al., 2017]; [Su et al., 2015]). 기관 내 삽관은 환자의 턱과 혀 움직임을 제한시켜 구강 운동 기능 감소, 혀의 기능 손상, 구강 내 침 관리, 삼킴 반사 지연 등 다양한 문제를 일으킨다.
중환자실 환자는 입실 초기 자발 의식 저하, 호흡 기능 저하로 인해 기관 내 삽관을 시행하는 경우가 많으며 질 환의 중증도에 따라 삽관 기간이 장기화 될 수 있다. 일반 적으로 중환자실 연하장애의 진단과 평가는 발관 이후 시행되기 때문에 삽관 환자는 연하장애 진단과 평가가 제한되며 연하재활치료 또한 시행이 어렵다. 작업치료사 는 이러한 임상적 특성에 따른 평가 시점의 차이를 알고 기관 내 삽관과 기관절개술이 중환자의 삼킴 관련 구조 및 기능에 미치는 영향에 대한 지식을 필수적으로 갖춰야 한다.
2)구강·인두 및 후두 감각 기능 저하
삼킴의 시작은 음식이나 침과 같은 감각 입력이 매우 중요하며, 음식 덩이 크기나 점도 등에 따라 움직임이 조절된다([Park, 2003]; [Teismann et al., 2007]). 신경 학적 손상은 구강 및 인두 감각에 손상을 일으켜 일차 운동 영역, 피질 감각 활동 감소, 정상 삼킴 과정 저하를 유발한다([Teismann et al., 2007]; [Youmans et al., 2008]). 중환자실 획득 연하장애에서 삼킴 구조물의 감각 손상을 일으키는 가장 큰 원인은 기관 내 삽관이다.
후두는 기도 보호에 중요한 열학을 하는 구조물로 후 두 감각 저하는 흡인 위험을 높여 중환자실 획득 연하장 애를 발생시키는 주요 문제 중 하나이다([Borders et al., 2019]; [Zuercher et al., 2019]). 특히 기관 내 삽관 시행 환자는 그렇지 않은 환자에 비해 더 높은 삼킴 반사 지연 을 보이기 때문에 삽관을 시행한 환자라면 발관 후 인· 후두 감각 기 능 저하 발생 가능성을 고려해야 한다 ([Brodsky, Nollet et al., 2020]; [De Larminat et al., 1995]; [Su et al., 2015]).
3)중환자실 획득 위약(ICU-acquired weakness; ICU-AW)에 따른 삼킴 근육 약화
중환자실 집중 치료 후 증후군 중 하나인 중환자실 획 득 위약은 중환자실 환자의 신체적 장애에 가장 큰 위험 요소로 알려져 있다([Sidiras et al., 2019]). 중환자실 획득 위약은 장기간 기관 삽관, 고용량 안정제 또는 진정제 사 용, 신경근육차단제(neuromuscular blocking agents), 부동(immobility) 등으로 인한 비사용(disuse) 상태가 원인이 된다([Won, 2022]; [Zuercher et al., 2019]). 중환 자실 환자는 의학적 상태 호전, 부작용 예방, 신체 손상 방지 등을 위해 신체 고정(restraint)을 시행한다([Lee, 2015]; [Maccioli et al., 2003]). 만약 환자가 1주일 동안 침상에 누워있는 상태가 지속될 경우 2형 근섬유 위축에 의한 근력 약화가 발생한다([Kim, 2021]). 삼킴과 관련된 구강·인두 근육의 경우 2형 근섬유가 우세한 특징을 가 지고 있다. 이는 신체 고정에 따른 부동은 결과적으로 구강·인두 근육을 약화 시켜 연하장애 발생 가능성이 높아질 수 있음을 시사한다([Carnaby & Harenberg, 2013]; [Guidon & Amato, 2020]; [Kim, 2021]).
[Lee, Seo 등(2024)]은 심장 이식 수술을 시행한 환자 에게서 초기 중환자실 및 일반 병실에서 78일간 누워 있는 동안 근 위축 진행과 함께 치료 초기 호흡근 약화로 인한 발성 능력 저하, 근력 및 지구력 감소, 연하장애 발생을 보고하였다. 중환자실 획득 위약은 사지와 호흡 근육 약화뿐만 아닌 삼킴과 관련된 근육 약화로 이어질 수 있다. 만약 중환자실 입실 환자가 길랑바레 증후군, 중증 근무력증, 척수 손상 병력과 같은 여러 신경학적 질환을 가지고 있거나, 근이완제 영향을 계속해서 보이 고 있다면 보다 주의 깊은 관찰이 필요하다([Na & Koh, 2011]).
4)위식도역류질환
위식도역류질환은 식도 단계 연하장애를 일으키는 원 인 중 하나이다([Cho et al., 2002]). 일반적으로 위 내용 물은 아래식도조임근과 횡경막의 압력 등에 의해 역류가 방지된다. 그러나 일시적인 아래식도조임근 이완, 낮은 압력 및 복압 상승에 의한 아래식도조임근 이완과 같은 현상들은 위 내용물 역류를 일으킬 수 있고 발성, 식사 중, 기침 등에 의해서도 위식도역류가 유발될 수 있다 ([Jung, 2025]; [Lee & Kim, 2010]).
중환자실 환자는 높은 진정상태 및 많은 약물 사용으 로 인한 의식 저하, 기계환기 장치를 사용하며 삼킴 기능 저하, 기도 보호 문제로 흡인 위험이 높다. 때문에 위식도 역류 발생은 환자의 폐렴 발생 위험을 높이는 이유가 된 다([Langmore, 1996]; [Metheny et al., 2006]; [Macht, Wimbish et al., 2013]; [Vaezi, 2003]). 따라서 환자에게 강한 기침을 유발하거나 압력 상승을 유발할 수 있는 저 항 운동을 시행할 경우 위식도 역류 발생 가능성이 있고 이는 흡인성 폐렴과 연결될 수 있다는 사실을 인지해야 한다.
5)중환자실 환자의 인지 기능 문제: 섬망과 의식 기능 저하
중환자실에서 섬망 발생의 비율은 32~ 80%로 다른 기관, 병동 보다 높은 수준을 보인다([Haymore & Patel, 2016]; [Lee et al., 2018]). [Cheng 등(2024)]은 중환자실 입실 환자 1,838명 중 섬망 발생률은 43.4%였고 연하장 애가 있는 중환자가 연하장애가 없는 중환자보다 섬망 발생 비율이 높다고 보고하였다. 인지장애가 동반된 환 자의 경우 치료 의지가 낮아 집중적인 치료를 제공해도 그에 따른 효과를 기대하기 어렵다([Cumming et al., 2012]). 특히 신경계 중환자는 뇌졸중, 외상성 손상 및 약물 등의 사용으로 의식장애가 동반하게 된다([Kang & Kim, 2024]). 이런 경우 치료 동기 및 참여 저하, 외부 자극 반응 감소, 삼킴 반사 이상, 비정상적인 반사 출현 등으로 인해 연하장애를 위한 진단 및 치료에 어려움을 줄 수 있다.
중환자실 환자의 인지 기능 문제는 적절한 감각 입력, 운동 반응으로 이어지는 운동 조절 및 학습을 위한 인지 적 접근에 어려움을 보일 수 있다([Min et al., 2021]). 따라서 성공적인 중환자실 연하재활치료를 위해선 환자 의 의식, 인지 기능 상태를 파악하는 과정이 함께 이루어 져야 한다.
6)호흡 연결성(breathing-linkage)
호흡과 삼킴은 해부학적 공간과 신경학적 경로를 공유 하는 고도로 조직화된 행위로 삼킴 과정에서 흡인을 예방 하기 위해선 후두 폐쇄, 무호흡, 상부 식도 조임근 열림 등 정확한 조절이 필요하다([Huff et al., 2019]; [Macht, Wimbish et al., 2013]). 삼킴 후 호기 패턴은 음식물이 인두에 잔류하거나 후두 안뜰을 통한 기도 침투를 방지하 여 기도 보호에 도움을 준다([Brodsky et al., 2009]). 삼 킴 중 무호흡은 인두 단계 시작 전 호흡을 잠시 멈추는 과정을 말한다. 호흡 주기 동안 적절한 삼킴 시작이 되지 않으면 삼킴 중 무호흡 시간이 변화되어 흡인 발생 위험 이 높아진다([Berlowitz & Tamplin, 2013]; [Hayashi et al., 2017]; [Yagi et al., 2017]).
중환자실 환자는 자발적 호흡 기능 저하로 기계환기를 시행하는 경우가 많다. 기계환기는 흉강 내 음압을 형성 하는 정상 호흡과는 다르게 양압을 통해 환기를 시키는 방식이다([Kim, 2022]). 양압 기반 환기는 일정한 삼킴 호흡 패턴을 따르지 않아 구강 및 인두 내 분비물에 의한 흡인 위험이 증가된다. 장기간 기계환기를 시행 중인 환 자는 호흡 및 삼킴 조절 능력 저하, 후두 높이 감소, 인·후두 감각 저하 및 성문하압 감소로 흡인 위험이 높아진 다([Davis & Thompson Stantion, 2004]).
신경학적 질환으로 기계환기를 시행 중인 환자는 그렇 지 않은 환자보다 더 오랜 기계환기 기간을 갖기 때문에 주의가 필요하다([Esteban et al., 2002]). 또한 기계환기 를 시행하지 않더라도 신경계 손상, 노화, 호흡기 관련 질환 환자 등도 삼킴 후 호기 패턴 등 조절 및 순서화에 어려움을 나타낼 수 있어 중환자실 연하장애 환자들의 호흡 패턴을 유심히 확인하는 과정이 필요하다([Min et al., 2021]).
4.발관 후 연하장애(post-extubation dysphagia; PED)
발관 후 연하장애란 기관 내 삽관 후 발생한 연하장애 를 말하며 기계적 환기를 위해 삽관이 필요한 외상 또는 중환자에게 흔히 관찰된다([Macht, King et al., 2013]; [Rassameehiran et al., 2015]). 삽관을 시행한 환자는 발관 초기 연하장애가 나타나는 것으로 알려져 있다 ([Hwang et al., 2005]). 주요 요인에는 기관 내 삽관을 포함하여 고령, 신경학적인 병력, 기관절개술, Acute physiology and chronic health evaluation (APACHE) II 점수와 중환자실 입실 기간 등이 있다([Armas-Navarro et al., 2023]; [Holland et al., 2003]; [Panebianco et al., 2020]; [Yang et al., 2020]).
[Skoretz 등(2014)]은 12시간 내 삽관 유지 환자(1%), 12-24시간 이하 기관 삽관 환자(8.2%), 24-48시간 이 하 기관 삽관 환자(16.7%), 48시간 이상 기관 삽관 환자 (67.5%)의 연하장애 발생을 보고하여 삽관 기간이 길수 록 연하장애 유병률이 높아진다고 하였다. 장기간 기계 환기 또는 재삽관(reintubation) 시행 역시 발관 후 연하 장애의 원인이 된다([Macht et al., 2011]). [Macht와King 등(2013)]의 연구에 따르면 기계환기를 시행 중인 신경학적 손상 환자 184명 중 93%에서 발관 후 연하장 애가 발생하였고 33%의 환자들에게서 심각한 수준의 연 하장애 발생을 보고하였다. 신경학적 손상을 가진 환자 라면 분비물 관리를 위해 지속적인 흡인(suctioning)을 필요로 하게 된다([Langmore, 1996]).
중환자에게서 초기 발관 실패는 기관 삽관 기간 연장 과 기관절개술로 이어지며 결과적으로 연하장애 발생 위 험을 높이는 원인이 된다.
5.중환자실 연하장애 평가 및 중재
1)중환자실 연하장애 진단, 평가
(1)선별 검사(screening test)
연하장애 평가는 비도구적 평가와 도구적 평가로 나뉜 다. 비도구적 평가에는 연하장애를 선별하는 선별 검사 와 기능적 수준을 관찰할 수 있는 임상적 평가(clinical evaluation)로 나뉘며 작업치료사 등 전문적으로 훈련 된 전문가들에 의해 시행된다([Zuercher et al., 2019]). 선별 검사는 연하장애 진단과 흡인 감별을 목적으로 시행 하며([Dylczyk-Sommer, 2020]) 중환자실 환자는 선별 검사 시행을 위해 기관 내 삽관이 제거된 상태여야 한다. 발관이 이루어진 환자에게는 Water swallowing test (WST), Yale swallow protocol, Gugging swallowing screen ICU revised (GUSS-ICU), modified Volume viscosity swallow test (mV-VST), Dysphagia risk evaluation protocol (DREP) 및 Postextubation dysphagia (PED) screening tool 등 기존에 잘 알려진 선별 검사 또는 중환자실 환자를 위해 수정, 개발된 도구 를 사용하여 연하장애 위험을 평가한다([Demetriou & Georgiou, 2024]; [Likar et al., 2024]; [Perren et al., 2019]).
중환자실 환자가 기관절개술을 시행하였다면 무증상 흡인 발생 위험으로 인해 선별 검사가 제한될 수 있다. 이런 경우 기계환기 사용 여부와 관계 없이 환자의 명료 한 의식 상태와 호흡 준비성(respiratory readiness)을 확후 커프 수축(cuff deflation) 또는 커프 제거 상태 (cuffless) 유지 가능성을 파악해야 한다. 이후 one-way valve (OWV) 평가를 시행한 뒤 선별 검사를 시행해야 한다([Likar et al., 2024]).
(2)임상적 평가(clinical assessment)
중환자실 연하장애 관련 임상적 평가는 환자 상태 파 악과 의학적 기록 검토에서 시작된다. 임상적으로 확인 할 수 있는 항목들은 다음과 같다. 1) 환자 차트 확인, 2) 뇌신경 평가를 포함한 구강 기능 평가, 3) 환자의 생리 학적 상태 및 활력 징후 파악, 4) 구강 위생 상태와 분비물 관리 능력([Likar et al., 2024]).
선행 연구들이 제시한 중환자실에서 사용할 수 있는 임상적 평가 도구로는 Mann assessment of swallowing ability (MASA), modified Mann assessment of swallowing ability (m-MASA), Dysphagia disorder survey (DDS), McGill ingestive skill assessment (MISA), Kuchi-kara taberu index (KT index) 등이 있 다([Demetriou & Georgiou, 2024]; [Dylczyk-Sommer, 2020]; [Perren et al., 2019]; [Zuercher et al., 2019]). 하지만 제시된 임상적 평가 도구들은 중환자실 환자가 아닌 환경에서의 환자들을 대상으로 고안된 평가들로 환 자의 삼킴 기능 파악, 식사 과정 관찰, 음식물 섭취 과정 평가 등이 포함되어 있어 중환자실 환자의 임상적 특성을 고려하였을 때 사용에 제한적인 부분이 있다([Zuercher et al., 2019]). 또한 해당 임상적 평가 도구들은 중환자실 환자를 대상으로 한 신뢰도와 타당도 확인이 이루어지지 않고 국내 활용을 위한 번안 역시 부족하여 이에 대한 개발, 표준화 작업 등이 지속적으로 필요한 상황이다.
중환자실 연하장애 선별 검사는 환자의 명료한 의식 수준과 협조 가능 상태를 기반으로 대상자를 선정하고 가능한 빠른 시간 내 선별 검사를 시행할 것을 권장하고 있다([Likar et al., 2024]). 2023년 일본 중환자 재활치료 가이드라인에서는 중환자실 입원 후 가능한 빠른 시간 내 삼킴 기능 평가 시행과 함께 재활치료를 시작할 것을 권고하고 있으며([Unoki et al., 2023]) [Leder 등(2019)] 은 기관 내 삽관 기간이 4일이 지난 경우 흡인 위험성이 증가하기 때문에 발관 후 1시간 내 검사를 진행하는 것을 제안하였다. [Spronk 등(2022)]의 설문 연구에서는 삽관 기간이 48시간이 지난 환자가 발관 하였을 때 연하장애 에 대한 평가가 이루어져 한다는 항목에 동의하는 응답 비율이 높았음을 보고하였다. 하지만 선별 검사의 표준 적 시행 시기에 대해서는 현재 정립된 바는 없으며 대부 분의 문헌에서 기관 내 삽관을 제거한 이후 빠른 시간 내 연하장애 진단 및 평가 시행을 제안하고 있다.
(3)도구적 검사(instrumental test)
중환자실 연하장애 진단을 위한 도구적 평가로는 비 디오 투시 연하 검사(video fluoroscopic swallow study; VFSS)와 내시경 연하 검사(fiberoptic endoscopic evaluation swallowing; FEES)가 있다. 두 진단 검사 모 두 연하장애 진단을 위해 사용되는 표준적인 진단 검사지 만([Spronk et al., 2022]) 중환자실의 특수성을 고려하였 을 때 환자가 있는 침대에서 내시경을 통해 즉시 검사가 가능한 내시경 연하 검사가 적합하다([Giraldo-Cadavide et al., 2016]; [Lee, Jang et al., 2024]; [Likar et al., 2024]). 내시경 연하 검사는 후두 손상, 분비물 관리를 시각적인 관찰이 가능하고, 내시경 조절을 통해 성대 닫 힘 기능을 평가할 수 있는 flexible endoscopic evaluation of swallowing with sensory testing (FEESST)과 같은 검사를 시행할 수 있다는 장점이 있다 ([Dylczyk-Sommer, 2020]; [Zuercher et al., 2019]). 하 지만 검사 시행을 위해서는 장비 구매비용, 일상적 검사 로서 제한, 장비 멸균소독 필요 및 검사 진행을 위한 숙련 된 의료진이 필요하다는 한계가 있다([Lee, Jang et al., 2024]).
중환자실 연하장애의 도구적 검사방법과 비도구적 평 가는 다음과 같다(Table 1).
| Assessment tool | Instrumental test | |
|---|---|---|
| Swallowing screening | Clinical evaluation | |
| • WST | • MASA | • VFSS |
| • Yale swallow protocol | • M-MASA | • FEES |
| • GUSS-ICU | • MISA | |
| • mV-VST | • DDS | |
| • PED screening tool | • KT index | |
| • DREP | • Other clinical swallowing evaluation | |
2)중환자실 연하재활치료
(1)중환자실 연하재활치료 필요성
중환자실 연하재활치료는 기관 내 삽관을 제거한 환자 의 구강 식이 전환과 흡인성 폐렴 예방을 주요 목표로 시행한다([Siao et al., 2023]; [Unoki et al., 2023]). 하지 만 중환자실 환자는 일반 환자보다 높은 피로도와 짧은 집중력을 가진다. 따라서 의료진과 환자 상태, 치료 수용 성을 공유하여 치료 유연성을 높이는 것이 중요하다. 이 러한 다학제간 접근은 환자와 관계 형성, 의료진 신뢰도 향상 및 치료 성공률을 높이는데 기여한다([Brodsky, Nollet et al., 2020]).
현재 중환자실 연하재활치료 관련 연구들이 지속적으 로 보고되고 있다. [Rodrigues 등(2015)]은 연하장애를 가진 중환자실 환자를 대상으로 평균 12.4일간 구강운동 치료, 침 삼킴 등 간접적 치료와 직접적인 치료를 시행한 결과 구강 식이 시작 및 구강·삼킴 기능이 호전을 보고 하였다. 2024년 진행된 메타 분석 연구에서는 구강운동 치료, 삼킴 근력 운동, Shaker 운동, 삼킴과 구강 관리를 병행한(swallowing and oral care; SOC) 접근, 삼킴과 호흡 근육 운동, 노력 삼킴 등이 포함된 연하재활치료가 중환자실 환자의 연하장애 심각도, 구강 섭취 시점, 흡인 성 폐렴과 같은 다양한 지표에서의 효과가 있음을 발표하 였다([Chen et al., 2024]).
이러한 연구 결과들은 중환자실 환자들 역시 보상적 또는 재활적 접근을 통한 치료를 진행할 수 있다는 점을 시사한다([Brodsky, Nollet et al., 2020]; [Chen et al., 2024]; [Unoki et al., 2023]). 하지만 현재까지 중환자실 연하장애 환자를 위해 특별히 고안되거나 제안된 방법들 은 부족한 실정이다. 따라서 환자 상태를 고려하여 기존 연하장애 환자에게 효과가 입증된 보상적 또는 재활적 방법을 적용하는 것이 권장된다.
(2)중환자실 연하재활치료 접근
①자세 조절
직접 식이 훈련이 가능한 중환자에게 기도 흡인 예방 을 위한 자세 조절은 매우 중요하다([Ha et al., 2001]). 일반적으로 앉은 자세에서 턱을 당기는 자세가 흡인 예방 에 권장된다. 앉은 자세는 인두 압력을 높이고 기도 폐쇄 에 도움을 주어 삼킴반사 지연 또는 혀 기능 저하를 가진 환자의 흡인 위험을 감소시킨다([Beom & Han, 2013]; [Ha et al., 2001]; [Logemann, 1983]). 자세에 따른 삼킴 생리와 흡인 발생은 연구 별 상이한 결과를 보인다. [Barkmeier 등(2002)]은 정상인을 대상으로 한 연구에서 앉은 자세가 누운 자세를 한 대상자에서 방패모뿔근 조기 수축과 더 큰 근 활성도 유발을 보고하였다. 반면 [Ha 등(2001)]은 액상식 삼킴 시 누운 자세가 앉은 자세보다 높은 흡인 감소를 나타냈다고 하였고, [Park 등(2013)]은 45°기울인 자세가 90°로 앉은 자세보다 침습-흡인 척도 점수와 후두덮개계곡 잔여물에 감소를 보였다고 하였다.
자세에 따른 흡인 감소 효과 차이는 식이 훈련 시 진단 검사 장비를 통한 환자 개별에 적합한 식이 자세 선택이 필요하다는 것을 의미한다. 그러나 자세 조절은 해부학 적 위치 변화를 통해 흡인 위험을 감소시키는 보조적 방 법으로([Park, 2003]) 근본적인 연하장애 해결에는 한계 가 있다. 따라서 구강감각운동, 구강운동치료, 삼킴 훈련 등 환자에 적합한 치료 방법을 제공해야 한다.
②구강 감각 운동 치료
중환자실 환자는 높은 중증도와 의식 기능 저하, 신체 움직임 제한, 높은 피로도 발생, 집중력 유지 어려움, 여 러 의료적 처치 및 장비 사용 등으로 능동적 훈련 참여, 직접적인 음식을 활용한 식이 훈련이 어려울 수 있다. 이런 경우 감각 자극 또는 촉진을 목적으로 한 구강 운동 훈련이 도움이 된다. 감각 자극은 감각 입력을 통해 구 강·인두 삼킴 기능을 향상시킬 수 있고, 온도와 맛 자극 은 구강 내 삼킴 반응을 자극하여 삼킴 반사를 빠르게 촉진 시킬 수 있다([Logemann, 1983]; [Park et al., 2011]). [Hwang 등(2007)]은 최소 48시간 이상 기관 내 삽관을 시행한 중환자 33명을 대상으로 실험군과 대조군 으로 나누어 연구자가 구성한 연하 자극 방법(온도 촉각 자극, 구강 자극, 구강 마사지, 손가락 조작 및 경부 관절 운동)을 6일 동안 시행한 결과 연하 자극을 시행한 실험 군에서 구강 통과 시간, 구강·인두 통과시간 및 구강 인두 연하 효율과 같은 수적 변수에 의미 있는 변화를 보고하였다.
중환자실 연하장애 환자를 대상으로 한 체계적인 중재 프로토콜은 아직 없으나 구강 감각자극, 자세 조절 준비, 구강운동촉진 및 중재를 통합적으로 제공하는 구강운동 촉진기술(oral motor facilitation technique; OMFT) ([Min et al., 2021]) 등 구강감각운동 치료법 활용이 중환 자실 연하장애 환자에게 체계적인 접근 가능한 중재 방법 으로 고려될 수 있다. 구강 감각운동치료가 뇌성마비, 발 렌버그 신드롬 등 뇌병변 대상자의 구강 및 연하, 삼킴 기능 향상에 유의미한 효과를 도출한 만큼 중환자실 연하 장애 환자를 대상으로 한 연구 역시 필요하다고 하겠다 ([Min et al., 2022]; [Son et al., 2022]).
③삼킴 근육 강화 훈련
중환자의 중증도는 치료 회기, 기간, 운동 세트와 반복 횟수를 결정하는 중요한 요소가 된다([Brodsky, Nollet et al., 2020]; [Unoki et al., 2023]). 환자가 스스로 침 삼킴을 수행할 수 있다면 멘델슨 메뉴버 사용이 추천된 다. 멘델슨 메뉴버는 삼킴 시 목뿔 후두 올림을 유지하는 방식의 훈련 방법으로 위식도조임근 열림 감소 또는 조롱 박 오목에 잔여물이 남는 환자를 대상으로 고안된 방법이 다. 해당 방법은 식사 시간 외 수행을 할 경우 근력 강화 운동으로 적용된다([Johnson et al., 2014]). 또 다른 훈 련 방법으로는 성문위 삼킴과 최대 성문위 삼킴 메뉴버가 있다. 이 두 방법은 숨 참기, 기침하기 또는 발살바 효과 를 통한 강한 숨 참기 등 추가적 과정을 동반하기 때문에 호흡 기능 문제를 가지고 있거나 기계환기 시행, 기관 절개술 및 심혈관계 질환을 가진 중환자에게는 사용에 주의가 필요하다.
삼킴 근육 강화를 위한 운동 방법으로는 Shaker 운동 이 있다. Shaker 운동은 누운 자세에서 고개 들기 움직임 을 통해 삼킴 근육을 강화 시키는 운동 방법으로 목뿔위 근육을 수축시켜 목뿔뼈와 후두의 전·상방 움직임을 유 도해 위식도조임근 열림에 도움을 준다([Goyal, 1984]; [Shaker et al., 2002]). Shaker 운동은 환자에게 신체적 노력을 반영하므로([Yoshida et al., 2007]) 환자의 의식 수준, 의학적 상태 및 활력 징후, 기관 내 삽관을 포함한 의료 장치 사용 등을 고려하여 시행해야 한다. 또한 운동 시 체내 압력 증가에 따른 위식도역류 발생 가능성 역시 인지해야 한다.
만약 Shaker 운동이 제한되는 중환자라면 수정·보완 된 방법인 변형된 Shaker 운동, 저항성 고개 숙이기 운동 또는 입벌림 운동 등이 추천된다([Balasubramaniam et al., 2019]; [Wada et al., 2012]; [Yoon et al., 2014]). 또 다른 적용 가능한 운동 방법으로는 저항성 혀 누르기 운동(tongue-palate resistance training), 호흡근 강화 훈련(respiratory muscle strength training; RMST) 등 이 중환자실 환자에게 사용할 수 있는 운동으로 제안 된다([Duncan et al., 2020]). 해당 운동 방법은 환자의 혀의 움직임을 이용하거나 도구를 사용하여 시행하는 운 동법이기 때문에 신체적 능력이 감소된 환자에게 초기 훈련의 방법으로 유용하게 사용될 수 있다.
중환자실 연하재활치료는 환자의 의식 변화, 활력징후 및 기타 의학적 상태 변화를 주의 깊게 관찰하며 이루어 져야 한다. 따라서 음식을 사용한 직접적 치료가 제안되 거나 많은 움직임을 요구하는 운동 시행이 어려운 환자라 면 앞서 기술하였던 구강 움직임과 관련된 구강 감각 운 동, 구강 및 후두 움직임 촉진 훈련 및 삼킴 반사 촉진 유도와 같은 쉬운 단계의 간접적 치료 방식이 효과적일 것으로 보인다.
III.결 론
중환자실 연하장애는 환자를 둘러싼 다양한 요인들이 복합적으로 작용하여 새롭게 발생하거나, 악화될 수 있 다. 따라서 중환자에게 연하장애 발생은 흡인성 폐렴 위 험을 높일 뿐만 아니라 사망률 증가, 발관 실패, 기관 내 삽관 기간 연장, 중환자실 퇴원 후 지속적 연하장애 유지로 이어지게 한다. 이러한 문제는 결과적으로 환자 와 병원 모두에게 의료적 부담을 가중시킨다.
중환자실 연하장애 위험을 낮추기 위해서는 중환자실 환자를 대상으로 조기 진단 및 평가와 치료 개입이 이루 어져야 한다. 이를 위해선 첫째, 중환자실 입실 환자는 연하장애에 대한 조기 진단 또는 평가가 필수적으로 이루 어져야 하며, 둘째, 다학제적 전문가로 이루어진 팀 구성 을 통한 체계적인 관리 및 중재가 이루어져야 한다. 이 중 작업치료사는 중환자실 연하재활치료의 핵심적 전문 가로 중환자실 연하장애에 대한 높은 이해가 요구된다.
현재까지 중환자실 연하장애의 예방, 검사 및 평가, 연하재활치료가 담긴 체계적 가이드라인은 부재한 상태 이나([Spronk et al., 2022]) 최근 중환자실 연하장애에 대한 관심이 높아지면서 이를 대상으로 한 연구들이 지속 적으로 보고 되고 있다. 특히 중환자실 관련 전문가, 연하 장애 전문가 인식과 실행에 대한 조사, 다학제적 논의를 통한 임상 알고리즘 개발 등은 중환자실 환경을 고려할 때 매우 고무적이다.
이에 국내에서도 중환자실 연하장애 관리와 중재에 초 점을 둔 연구가 이루어진다면 보다 체계적이고 근거 중심 기반 관리 및 중재가 가능할 것으로 기대한다.
